Nécrose avasculaire de la tête fémorale – Thérapie par cellules souches à Istanbul, Turquie
Certaines maladies ne se manifestent pas de manière évidente. La nécrose avasculaire en fait partie.
La bioplastie et la thérapie par cellules souches comme approche de préservation articulaire
Aperçus cliniques par Op. Dr Hilmi Karadeniz
Chirurgien orthopédiste et médecin du sport
Une présentation personnelle
Le point de vue d’un chirurgien orthopédiste sportif sur la récupération
Je suis le Dr Hilmi Karadeniz, chirurgien orthopédiste et médecin du sport, et j’ai de nombreuses années d’expérience dans le traitement des affections articulaires et osseuses. Dans ma pratique clinique, je travaille avec des patients dont la mobilité, l’indépendance et la santé articulaire à long terme dépendent d’un timing minutieux et de décisions thérapeutiques mûrement réfléchies.
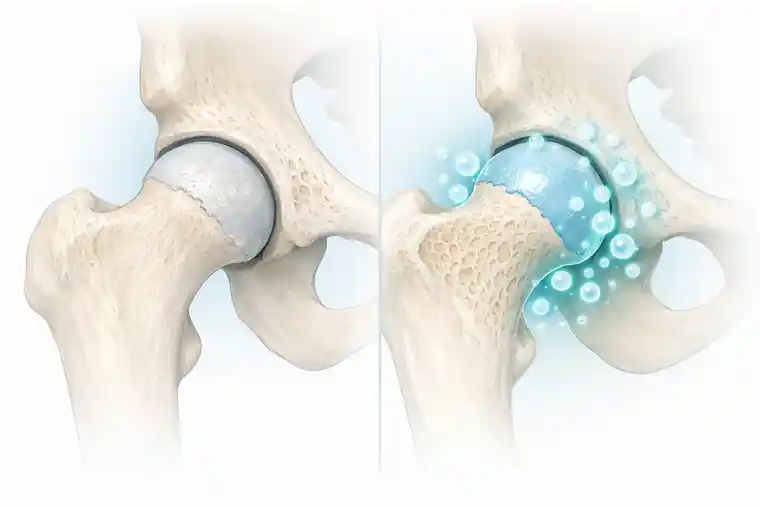
La nécrose avasculaire de la tête fémorale est l’une de ces affections pour lesquelles une compréhension précoce du processus pathologique peut faire toute la différence.
Table des matières
La nécrose avasculaire n’est pas une maladie soudaine.
Il s’agit d’une défaillance progressive de la circulation sanguine.
Lorsque les patients entendent pour la première fois le diagnostic « nécrose avasculaire de la tête fémorale », ils imaginent souvent quelque chose d’aigu. Un effondrement soudain. Une blessure dramatique. Un moment précis où tout a mal tourné.
C’est rarement ainsi que cette affection commence réellement.
Dans la plupart des cas, la nécrose avasculaire se développe silencieusement. L’apport sanguin à l’os diminue progressivement, il ne disparaît pas du jour au lendemain. La tête fémorale continue à supporter la charge. Elle continue à bouger. Elle semble souvent encore normale lors des premiers examens d’imagerie. Mais à l’intérieur de l’os, l’équilibre entre survie et effondrement est déjà en train de basculer.
Le tissu osseux est vivant. Il dépend de la microcirculation.
Lorsque cette circulation s’affaiblit, l’os ne se brise pas immédiatement, mais s’affaiblit d’abord.
Cette distinction est importante. En effet, une fois que l’effondrement se produit, nos options se réduisent considérablement.
Mon travail en tant que chirurgien orthopédiste m’a enseigné une leçon fondamentale au sujet de la nécrose avasculaire :
le timing est plus important que la force.
Comprendre la nécrose avasculaire de la tête fémorale dans la pratique quotidienne

D’un point de vue médical, la nécrose avasculaire s’explique souvent en une seule phrase : le tissu osseux meurt parce que l’apport sanguin est perturbé.
Cette phrase est correcte. Mais elle ne décrit pas ce que je vois dans la salle de consultation.
Ce que je vois, ce sont des patients qui peuvent encore marcher. Des patients qui continuent d’aller travailler. Des patients à qui on dit souvent qu’ils ne sont « pas encore assez malades » pour subir une intervention sérieuse.
Ils n’ont pas tort, mais la maladie n’attend pas la permission.
La tête fémorale est impitoyable. Son irrigation sanguine est limitée. Une fois cette irrigation compromise, l’os survit grâce à ses réserves. Pendant un certain temps, ces réserves suffisent. Puis elles ne suffisent plus.
Pourquoi la tête fémorale est particulièrement vulnérable
L’articulation de la hanche supporte une charge énorme. Chaque pas concentre la force sur une surface relativement petite. Dans des circonstances normales, l’os s’adapte constamment. Il se remodèle. Il réagit.
Mais la rénovation nécessite un apport sanguin.
Lorsque la circulation sanguine diminue, en raison de la prise de corticostéroïdes, de la consommation d’alcool, d’un traumatisme, d’une maladie systémique ou parfois sans cause identifiable, la tête fémorale perd sa capacité d’adaptation.
L’os ne se brise pas.
Il s’affaiblit.
Et un os affaibli se comporte différemment d’un os blessé.
Les symptômes sont souvent trompeurs.
L’un des aspects les plus difficiles de la nécrose avasculaire de la tête fémorale est que la douleur est un signe tardif.
Au début, les patients décrivent une raideur. De la fatigue. Une vague gêne profonde dans l’aine. Certains jours sont meilleurs que d’autres.
Cette variabilité crée un faux sentiment de sécurité.
J’ai vu des patients atteints de nécrose avancée qui m’ont dit :
« Ça ne fait pas si mal que ça. »
La douleur n’est pas la maladie.
La douleur est une conséquence, souvent différée.
La chirurgie est efficace, mais ce n’est pas toujours la première solution.
Le remplacement de la hanche est l’une des interventions les plus réussies en orthopédie. Lorsque l’articulation est défaillante, elle rétablit la fonction de manière fiable.
Mais le remplacement d’une hanche n’est pas une décision anodine, en particulier chez les patients jeunes.
Les prothèses ont une durée de vie limitée. Les révisions sont plus complexes. Et une fois l’articulation remplacée, la biologie n’entre plus en ligne de compte.
La préservation articulaire existe parce que parfois, l’articulation n’est pas encore perdue.
La question n’est pas de savoir si nous pouvons remplacer la hanche, mais plutôt si nous avons le temps de ne pas le faire.
Bioplastie : structure de soutien, sans forcer la cicatrisation
La bioplastie est souvent mal comprise.
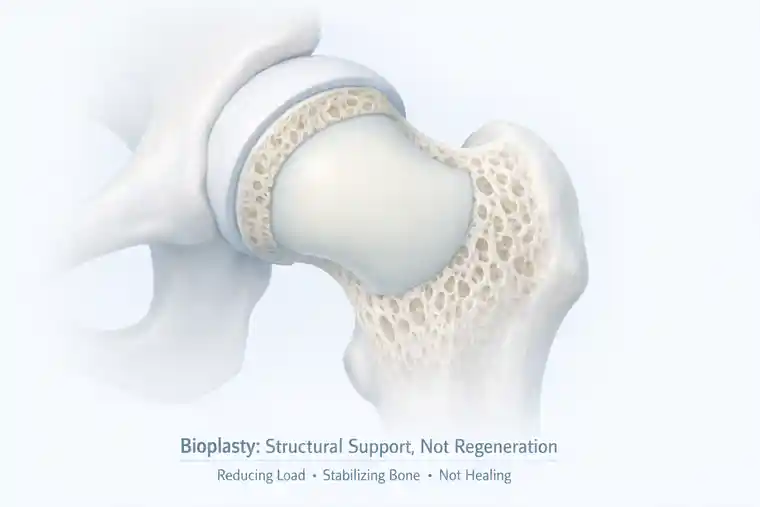
- Il ne régénère pas les os.
- Il ne rétablit pas la circulation.
- Son rôle est plus modeste, mais aussi plus honnête.
La bioplastie soutient les os affaiblis. Elle réduit le stress. Elle aide à prévenir l’effondrement tout en laissant à la biologie sous-jacente une chance de se rétablir.
Mais la structure seule ne suffit pas.
Les os ne guérissent pas parce qu’ils sont soutenus.
Les os guérissent parce qu’ils sont nourris.
Pourquoi la thérapie par cellules souches fait-elle l’objet de discussions ?
La thérapie par cellules souches dans le traitement de la nécrose avasculaire ne vise pas le remplacement, mais l’activation.
L’objectif n’est pas de créer de nouveaux os à partir de zéro. L’objectif est d’aider le corps à réorganiser un processus de réparation qui a échoué en raison d’une mauvaise circulation sanguine.
À cette fin, les cellules souches autologues dérivées du tissu adipeux, obtenues grâce à la thérapie SVF, sont particulièrement pertinentes.
Elles ne commandent pas la guérison.
Elles influencent les conditions.
La thérapie SVF et l’importance de la circulation sanguine
Le tissu adipeux sous-cutané est riche en cellules régénératrices. Lorsqu’il est traité de manière appropriée, le SVF contient un mélange complexe de cellules qui favorisent l’angiogenèse, la modulation de l’inflammation et la signalisation tissulaire.
Ce qui importe dans la nécrose avasculaire, ce n’est pas le nombre de cellules souches, mais ce qu’elles encouragent les tissus à faire.
Ils favorisent la formation de nouveaux microvaisseaux. Ils contribuent à améliorer la circulation sanguine locale. Ils créent un environnement plus favorable au métabolisme osseux.
Ce n’est pas une médecine rapide.
C’est une médecine tranquille.
MAC (cellules dérivées de la moelle osseuse) et rôle de la régénération osseuse
Dans certains cas, améliorer l’environnement autour de l’os ne suffit pas. Lorsque la nécrose avasculaire touche la tête fémorale, le problème ne concerne pas seulement la circulation sanguine, mais aussi la structure.
L’os est un tissu vivant, mais il est différent des muscles ou des tendons. Il supporte le poids. Il absorbe les forces. Il conserve sa forme sous une charge constante. Lorsque l’os commence à faiblir, le soutien doit provenir d’une source qui comprend l’os.
C’est là que les cellules mononucléaires obtenues à partir d’une ponction de moelle osseuse (MAC) entrent en jeu. La moelle osseuse n’est pas seulement une usine à fabriquer des cellules sanguines. Elle est également un réservoir de cellules progénitrices qui participent naturellement à l’entretien et à la réparation des os.
Lorsqu’il est traité de manière appropriée, le concentré d’aspirat de moelle osseuse (BMAC) contient des cellules qui sont plus étroitement liées au métabolisme osseux que celles dérivées du tissu adipeux.
Ces cellules ne reconstruisent pas les os instantanément.
Ils ne remplacent pas les structures effondrées.
Ce qu’ils font est plus subtil.
- Ils participent aux voies de signalisation qui favorisent le remodelage osseux.
- Ils influencent la façon dont les os réagissent au stress, aux blessures et à la diminution de l’apport sanguin.
- Ils contribuent à créer un environnement dans lequel la réparation structurelle devient biologiquement possible.
Dans le cas de la nécrose avasculaire, cette distinction est importante.
- Les cellules dérivées du tissu adipeux soutiennent principalement la circulation sanguine et l’équilibre inflammatoire.
- Les cellules dérivées de la moelle osseuse ajoutent une couche supplémentaire, plus directement liée à l’intégrité osseuse elle-même.
Il ne s’agit pas ici de choisir une source cellulaire plutôt qu’une autre, mais plutôt de comprendre les besoins du tissu. Lorsque la circulation sanguine est compromise et que la structure osseuse est menacée, le soutien cellulaire à base osseuse peut constituer un élément pertinent d’une stratégie de préservation articulaire.
Encore une fois, il ne s’agit pas d’une médecine agressive. Elle n’est pas rapide. Elle ne force pas les résultats. Elle agit discrètement, parallèlement à un soutien mécanique et à une réduction de la charge, afin de donner à l’os une meilleure chance de se stabiliser avant que l’effondrement ne se produise.
Pourquoi les résultats prennent du temps – et pourquoi c’est normal
Les patients demandent souvent quand ils se sentiront mieux.
La réponse honnête est : quand la biologie le permet.
Les os ne se régénèrent pas selon un calendrier précis. Les changements visibles à l’imagerie apparaissent après les symptômes. Les symptômes fluctuent.
L’amélioration, lorsqu’elle survient, est souvent progressive. Moins de douleur après les activités quotidiennes. Une plus grande tolérance à l’effort. Moins de mauvais jours. Ce n’est pas spectaculaire. C’est durable.
Le timing définit tout
- La bioplastie assistée par cellules souches est plus efficace avant l’affaissement.
- Une fois que la tête fémorale a perdu sa forme, aucun traitement biologique ne peut restaurer sa géométrie.
- C’est pourquoi le choix des patients est plus important que la technique.
- Proposer une thérapie régénérative trop tardivement crée de faux espoirs.
- Le proposer trop tôt crée des attentes irréalistes.
- La fenêtre est étroite, mais réelle.
La guérison est un processus actif.
Ceci est souvent sous-estimé.
La thérapie par cellules souches ne signifie pas « utiliser l’articulation normalement ».
Cela signifie le contraire.
La charge doit être réduite. Les mouvements doivent être contrôlés. La rééducation doit respecter les délais de guérison.
Les cellules ne peuvent pas aller à l’encontre des lois de la physique. Les patients qui précipitent leur guérison perdent souvent les bienfaits qu’ils espéraient obtenir.
En quoi cela diffère-t-il d’un traitement basé sur la douleur ?
Les analgésiques réduisent les symptômes.
Ils ne changent pas la maladie.
Les injections de corticostéroïdes peuvent apaiser temporairement l’inflammation. Elles ne rétablissent pas la circulation sanguine. Dans certains cas, elles contribuent au problème.
Les approches régénératives visent à changer la trajectoire, et pas seulement le confort.
Cette distinction est importante.
Ce à quoi les patients doivent réellement s’attendre
Je ne promets pas d’éviter la chirurgie.
Je promets une évaluation minutieuse.
La bioplastie à base de cellules souches peut ralentir la progression de la maladie. Elle peut préserver l’articulation. Elle peut retarder le remplacement de plusieurs années.
Ou peut-être pas.
La médecine n’offre aucune certitude.
Elle repose sur des probabilités, le timing et la responsabilité.
Responsabilité éthique en orthopédie régénérative
- La médecine régénérative attire l’attention parce qu’elle semble très prometteuse.
- Ce pouvoir exige de la retenue.
- Il est légitime d’utiliser la biologie pour favoriser la guérison.
- L’utiliser pour vendre de la certitude ne l’est pas.
Conclusion
La nécrose avasculaire de la tête fémorale est une affection qui récompense la patience et punit les retards.
La bioplastie associée à la thérapie par cellules souches autologues n’est pas un miracle. Il s’agit d’une tentative de préservation articulaire, utilisée à un stade précoce, suivie attentivement et expliquée honnêtement.
Quand cela fonctionne, cela ne crée rien d’extraordinaire.
Cela préserve quelque chose d’ordinaire.
Et cela, en médecine, est souvent le plus grand succès.
Réflexions cliniques supplémentaires issues de la pratique
Au fil des ans, j’ai appris que la nécrose avasculaire de la tête fémorale enseigne la patience comme peu d’autres affections orthopédiques le font.
Pas la patience au sens d’attendre passivement, mais la patience d’écouter — les symptômes, les images, ce que l’os nous dit tranquillement au fil du temps.
Certains patients s’améliorent plus que prévu.
D’autres se stabilisent sans changement notable.
Quelques-uns progressent malgré tout ce qui a été fait « correctement ».
Cette variabilité est inconfortable tant pour les patients que pour les médecins. La médecine moderne privilégie la prévisibilité. La nécrose avasculaire n’offre que très peu de prévisibilité.
Ce qu’elle offre, c’est la possibilité d’observer la biologie au ralenti.
Conversations qui se répètent
Il y a certaines phrases que j’entends sans cesse.
« Docteur, je me sens mieux, cela signifie-t-il que je guéris ? »
« Puis-je commencer à marcher normalement maintenant ? »
« Si je fais attention, puis-je éviter définitivement l’opération ? »
Ces questions ne sont jamais déraisonnables. Elles sont humaines.
Et les réponses sont rarement simples.
Se sentir mieux ne signifie pas toujours guérir. Parfois, cela signifie que l’inflammation s’est calmée. Parfois, cela signifie que la charge s’est déplacée. Parfois, cela signifie que le corps compense.
La véritable guérison des os prend du temps, souvent plus que ce que la patience permet.
Pourquoi l’imagerie et les symptômes doivent être considérés ensemble
L’une des erreurs que je constate fréquemment est de se fier excessivement aux symptômes ou à l’imagerie seule.
- Une IRM peut sembler alarmante alors que le patient se sent relativement bien.
- Un patient peut se sentir à l’aise alors que l’imagerie se détériore silencieusement.
- Aucun des deux ne raconte toute l’histoire à lui seul.
Dans le cas d’une nécrose avasculaire de la tête fémorale, il est préférable d’évaluer l’évolution au fil du temps plutôt qu’à un moment donné. Les tendances sont plus importantes que les instantanés.
C’est pourquoi le suivi, la cohérence et la réévaluation honnête sont si importants.
Le poids psychologique de « l’attente »
L’attente n’est pas neutre.
Pour de nombreux patients, la période qui suit le diagnostic mais précède le résultat définitif est émotionnellement épuisante. On leur demande de protéger une articulation qui semble encore fonctionnelle. On leur demande de limiter leurs activités tout en continuant à vivre leur vie.
C’est plus difficile qu’il n’y paraît.
Certains patients suivent les recommandations à la lettre. D’autres ont plus de mal. Non pas parce qu’ils sont négligents, mais parce que la vie ne s’arrête pas pour la biologie.
Comprendre cela m’aide à être plus réaliste — et plus indulgent — lorsque les résultats ne sont pas parfaits.
Quand le progrès est discret mais significatif
Le succès d’un traitement visant à préserver les articulations est rarement spectaculaire.
Cela ressemble souvent à :
- douleur qui ne s’intensifie plus
- imagerie qui reste stable
- activité qui redevient prévisible
- moins de mauvais jours
Ce ne sont pas des résultats qui font les gros titres.
Mais pour les patients, elles ont une importance capitale.
Retarder le remplacement articulaire de cinq ou dix ans peut changer le cours d’une vie.
Le rôle de la confiance dans la gestion à long terme
- La prise en charge de la nécrose avasculaire n’est pas une décision unique. C’est une relation.
- Les patients doivent avoir confiance dans le fait que les recommandations ne sont pas arbitraires.
- Les médecins doivent avoir confiance dans le fait que les patients font de leur mieux.
- Lorsque cette confiance existe, les résultats, même imparfaits, sont plus faciles à accepter.
- Lorsque ce n’est pas le cas, la frustration grandit rapidement.
Accepter les limites sans perdre espoir
L’une des parties les plus difficiles de mon travail consiste à expliquer aux patients que la biologie a ses limites.
La bioplastie assistée par cellules souches n’est pas une promesse. C’est une tentative.
Parfois avec succès. Parfois, cela ne suffit pas. Accepter cette réalité ne signifie pas abandonner tout espoir. Cela signifie remplacer l’illusion par la clarté. Et la clarté, en médecine, est une forme de respect.
Pourquoi la préservation des articulations mérite encore d’être discutée
Même en connaissant les limites, je continue à discuter des options de préservation articulaire avec les patients appropriés.
Non pas parce qu’elles fonctionnent toujours, mais parce que lorsqu’elles fonctionnent, elles offrent quelque chose qu’aucune prothèse ne peut offrir :
le temps passé avec sa propre articulation.
Ce délai peut se mesurer en années, et non en décennies. Mais pour de nombreux patients, ces années comptent.
Quand le progrès est silencieux
La nécrose avasculaire de la tête fémorale nous rappelle que tous les progrès ne sont pas visibles et que toutes les réussites ne sont pas spectaculaires.
- Parfois, le meilleur résultat est la stabilité.
- Parfois, c’est un retard.
- Parfois, il s’agit simplement d’éviter la détérioration pendant que la vie continue.
- La bioplastie associée à la thérapie par cellules souches autologues se situe dans cet espace – entre action et retenue, entre intervention et respect de la biologie.
Utilisé à bon escient, il ne promet pas de miracles.
Il offre une chance.
Et dans de nombreux cas, cette chance suffit.
Réflexion approfondie : prendre des décisions en l’absence de certitude
L’une des vérités peu connues concernant la nécrose avasculaire de la tête fémorale est qu’elle offre rarement des réponses claires au moment où des décisions doivent être prises.
Les patients s’attendent souvent à ce que la médecine fonctionne comme les mathématiques : si le diagnostic est clair, la solution devrait l’être aussi. En réalité, cette maladie se situe dans un espace fait de probabilités, et non de certitudes.
On me demande souvent : « Que feriez-vous si c’était votre hanche ? » C’est une question légitime.
C’est aussi une question difficile.
Car ce que je ferais dépend du moment, de la tolérance au risque, du mode de vie et du degré d’incertitude avec lequel je suis prêt à vivre. Et ces variables sont différentes pour chaque personne qui s’assoit en face de moi.
Il existe un certain inconfort lié au fait de recommander une approche visant à préserver les articulations.
Si l’articulation était déjà détruite, la décision serait simple. La remplacer. Restaurer la fonction. Aller de l’avant.
Mais lorsque l’articulation n’est pas encore perdue, chaque option comporte un compromis.
Intervenir tôt signifie agir avant l’effondrement, mais aussi avant que les résultats puissent être prédits avec certitude. Attendre permet de conserver la possibilité d’une intervention chirurgicale ultérieure, mais risque de faire perdre le moment où la préservation était encore possible.
- Aucune des deux voies n’est mauvaise.
- Aucune des deux voies n’est garantie.
- C’est là que la médecine cesse d’être technique et devient personnelle.
- Dans ces moments-là, j’essaie de ralentir la conversation.
- Non pas pour retarder l’action, mais pour laisser le temps de comprendre ce qui est réellement décidé.
Nous ne décidons pas si les cellules souches « fonctionnent » ou si la bioplastie est « meilleure » que la chirurgie. Nous décidons du degré d’incertitude qu’une personne est prête à supporter, et pendant combien de temps.
Certains patients acceptent cette incertitude. Ils comprennent que la stabilisation, et non la guérison, peut être le meilleur résultat possible. Ils sont prêts à protéger l’articulation, à adapter leurs activités et à accepter un changement progressif.
D’autres ne le sont pas. Ils veulent de la clarté, de la prévisibilité, un point final défini.
Les deux positions sont valables.
Ce qui complique encore davantage les choses, c’est que la nécrose avasculaire ne progresse pas au même rythme chez tout le monde.
- J’ai vu des patients rester stables pendant des années avec une intervention minimale.
- J’ai vu d’autres personnes progresser rapidement malgré une gestion prudente.
- Il n’existe pas de variable unique qui explique complètement ce phénomène. La biologie, la charge, la réserve vasculaire, les facteurs systémiques : tous jouent un rôle, et aucun ne peut être isolé clairement.
Cette imprévisibilité rend la médecine fondée sur des protocoles inconfortable.
Elle rend également indispensable une conversation honnête.
Lorsque je parle de bioplastie assistée par cellules souches, je veille à ne pas la présenter comme une solution, mais comme une orientation.
Une orientation vers la préservation plutôt que vers le remplacement.
Une orientation vers le soutien à la biologie plutôt que vers son contournement.
Mais les orientations peuvent changer.
Les patients doivent savoir que choisir une approche visant à préserver l’articulation ne les engage pas à jamais dans cette voie. La chirurgie reste une option si la maladie progresse. Choisir d’abord la préservation ne signifie pas refuser la chirurgie plus tard.
Cette flexibilité réduit souvent l’anxiété.
Un autre aspect de l’incertitude qui est rarement abordé ouvertement est le fardeau émotionnel qui pèse sur le médecin.
Formuler des recommandations lorsque les résultats ne peuvent être garantis exige de l’humilité. Cela implique de reconnaître les limites, non seulement du traitement, mais aussi des prévisions.
Il y a des moments où je revisite des décisions des mois ou des années plus tard et où je me demande si une recommandation différente aurait changé le résultat.
Parfois, la réponse est oui.
Souvent, elle est non.
Mais la question elle-même fait partie d’une pratique responsable.
J’ai appris que les patients gèrent souvent mieux l’incertitude que nous ne le pensons, lorsqu’elle leur est expliquée honnêtement.
Ce qui leur pose problème, c’est l’ambiguïté présentée comme de la confiance.
Dire « cela va régler le problème » peut sembler rassurant sur le moment, mais cela sape la confiance lorsque la réalité se révèle différente. Dire « cela pourrait aider, et voici à quoi cela ressemble concrètement » est plus difficile, mais plus durable.
À long terme, la clarté sans certitude renforce les partenariats.
La prise de décision en matière de nécrose avasculaire consiste rarement à choisir la « meilleure » option.
Il s’agit plutôt de choisir l’option la plus appropriée à un moment donné, tout en sachant que la situation peut évoluer.
Cette évolution ne signifie pas un échec.
Elle signifie une adaptation.
Tout comme les os s’adaptent – ou échouent à s’adapter – à des conditions changeantes, les stratégies de traitement doivent rester flexibles.
La conclusion la plus importante à laquelle je suis parvenu est peut-être la suivante :
- Opter pour une approche visant à préserver les articulations n’est pas un gage d’optimisme.
- C’est un engagement à être attentif.
- Cela nécessite une réévaluation régulière.
- Il faut écouter les symptômes sans réagir de manière excessive.
- Cela implique d’accepter que la stabilité soit parfois le meilleur résultat possible.
Pour les patients qui comprennent et acceptent cela, les stratégies régénératives peuvent être judicieuses. Pour ceux qui ont besoin de certitude et de conclusion, une intervention chirurgicale précoce peut être le choix le plus approprié.
- Il n’y a aucun inconvénient à choisir la chirurgie.
- Il n’y a aucun mérite à l’éviter à tout prix.
- La seule véritable erreur est d’ignorer la biologie, ou d’ignorer la personne qui vit avec.
- Dans le cas de la nécrose avasculaire de la tête fémorale, l’incertitude n’est pas un défaut de la médecine.
Cela fait partie intégrante de la condition elle-même.
Notre responsabilité n’est pas d’éliminer cette incertitude, mais de la gérer honnêtement, de manière réfléchie et en collaboration avec le patient.
Lorsque les décisions sont prises de cette manière, même les résultats imparfaits restent acceptables, car ils ont été choisis en toute lucidité, sans illusion.
FAQ concernant la nécrose avasculaire de la tête fémorale
La nécrose avasculaire de la tête fémorale peut-elle guérir spontanément, sans intervention chirurgicale ?
Cette question est généralement posée très discrètement. Et je comprends pourquoi.
Le mot nécrose semble définitif. Il semble indiquer que la situation ne peut évoluer que dans un seul sens. En réalité, la situation est plus nuancée.
À un stade très précoce, avant que la tête fémorale ne perde sa forme, l’état peut parfois se stabiliser. Non pas parce que l’os se guérit comme par magie, mais parce que le problème de circulation ne progresse pas toujours à la même vitesse chez tout le monde.
Cependant, une fois que l’effondrement a commencé, l’os ne peut pas simplement se rétablir tout seul. À ce stade, il ne s’agit plus de guérison, mais de gestion des dommages.
La réponse honnête n’est donc ni oui ni non.
Il s’agit de savoir quand, dans quelle mesure et de quoi l’os est encore capable.
La thérapie par cellules souches est-elle vraiment efficace contre la nécrose avasculaire ?
Cette question revient généralement après que les patients ont lu beaucoup d’informations en ligne et se sentent plus confus qu’informés.
La thérapie par cellules souches ne fonctionne pas comme beaucoup de gens l’imaginent. Elle ne remplace pas les os morts. Elle ne reconstruit pas une articulation effondrée.
Ce qu’elle peut parfois faire, c’est favoriser les conditions dont l’os a besoin pour survivre plus longtemps. En particulier la circulation sanguine. Surtout aux stades précoces.
En d’autres termes, elle peut aider l’os à mieux faire face, mais elle ne le transforme pas en quelque chose de nouveau.
Pour certains patients, cette différence est significative.
Pour d’autres, elle n’est pas suffisante.
Ces deux résultats sont possibles, et il ne serait pas honnête de prétendre le contraire.
Si je ressens moins de douleur après le traitement, cela signifie-t-il que la maladie a disparu ?
C’est une question importante, mais aussi une hypothèse dangereuse.
La douleur n’est qu’un symptôme parmi d’autres, et souvent pas le plus fiable dans le cas d’une nécrose avasculaire. Certains patients se sentent mieux alors que l’os est encore fragile. D’autres ressentent des douleurs même lorsque la situation est relativement stable.
Se sentir mieux ne signifie pas automatiquement guérir. Parfois, cela signifie simplement que l’inflammation s’est calmée. Parfois, cela signifie que le corps s’est adapté.
C’est pourquoi le suivi par imagerie et le temps sont plus importants qu’une seule bonne ou mauvaise semaine.
Dans cette situation, une diminution de la douleur est encourageante, mais ne reflète jamais toute la réalité.
Combien de temps dure la convalescence si j’opte pour un traitement préservant l’articulation ?
La plupart des gens espèrent que la réponse se mesurera en semaines.
Ce n’est généralement pas le cas.
Les os réagissent lentement. Les vaisseaux sanguins se développent lentement. L’adaptation prend du temps. Même lorsque tout se passe bien, les progrès ont tendance à être graduels.
Certains patients remarquent des changements après quelques mois. D’autres ont besoin de beaucoup plus de temps avant que la situation ne se stabilise. Et pendant cette période, l’activité doit souvent être limitée plus que ce à quoi s’attendent les patients.
Ici, le rétablissement ne consiste pas à revenir rapidement à la normale.
Il s’agit de ne pas aggraver les choses pendant que la biologie fait son travail.
Le traitement par cellules souches peut-il m’aider à éviter complètement une arthroplastie de la hanche ?
C’est souvent la véritable question qui se cache derrière toutes les autres.
Et la réponse la plus honnête est la suivante : parfois oui, parfois non.
Chez les patients diagnostiqués tôt, avant l’effondrement, les approches basées sur les cellules souches peuvent retarder, voire empêcher, la nécessité d’une prothèse de hanche. Dans d’autres cas, elles permettent simplement de gagner du temps.
Une fois que la tête fémorale s’est effondrée, il devient difficile d’éviter la chirurgie, quel que soit le traitement utilisé.
L’objectif n’est pas de promettre d’éviter la chirurgie.
L’objectif est de prendre les bonnes décisions au bon moment, ni trop tôt ni trop tard.
Obtenez une consultation gratuite
- Besoin d'être guidé et rassuré ?
- Parlez à une vraie personne de MedClinics !
- Trouvons ensemble le médecin idéal.